Общемировая медицинская статистика говорит о том, что с 50-х годов XX века проблема астмы выросла в полный рост. Справедливости ради надо заметить: в прошлом веке уровень заболеваемости в мире не превышал 1-3% от всего населения земли, и астма считалась достаточно тяжелым, но не смертельным заболеванием. За последние полвека число заболевших выросло до 500 миллионов. Причем, как уже говорилось, у 10% всех болеющих наблюдается тяжелая форма астмы, смертность при которой в некоторых странах достигает 35%. То есть сейчас в мире живут 50 миллионов человек, трети из которых болезнь в прямом смысле слова может перекрыть кислород в любой момент. Практически в любой европейской стране ежегодно регистрируется несколько тысяч случаев внезапной смерти астматиков трудоспособного возраста. Представьте себе: за то время, пока я работаю в этой области, погибли десятки миллионов больных! Почему же «чумой XX века» хрестоматийно называют не 500-миллионную астму, а СПИД с его 37 миллионами больных? А урон, который наносит человечеству бронхиальная астма, замалчивается? И никто до сих пор не бьет в набат? Это, конечно, риторические вопросы... Ответить в этой главе я хочу на вполне конкретный вопрос: от чего умирает такое огромное количество больных? Но прежде чем начать этот малоприятный разговор о смерти от бронхиальной астмы, хочется успокоить читателя: все, о чем в дальнейшем пойдет речь, – это лишь возможные сценарии развития событий. Совершенно необязательно, что именно вас или ваших близких коснется нечто подобное. Прогноз болезни в каждом конкретном случае – это ответственная задача для врача, который наблюдает пациента. В книге возможно лишь обобщить известные данные и донести до читателя факты, которых не стоит бояться – их нужно просто знать. Скажу сразу: ранняя смертность и инвалидизация в первые 5 лет от начала болезни в общей популяции больных наблюдаются крайне редко. Поэтому те исходы болезни, о которых пойдет речь, могут случиться на фоне длительно и тяжело протекающей астмы, при бессистемном лечении, в экстремальных ситуациях или при легкомысленном отношении самого человека к своему состоянию.
Внезапная смерть от астмы
Итак, первая причина смерти от астмы – это неконтролируемое использование противоастматических средств. В середине XX века в Великобритании началась настоящая эпидемия внезапных смертей от астмы. Она совпала с появлением на фармацевтическом рынке новых противоастматических препаратов – баллончиков с бронхорасширяющими аэрозолями. Именно эти баллончики и находили рядом с умершими. Поэтому исследователи поторопились списать гибель людей на несовершенство новых препаратов. Но с годами и развитием медицинских технологий ингаляторы улучшались, а количество случаев внезапной смерти совсем не спешило уменьшаться... Для лечения астмы стали применяться более мощные средства – противовоспалительные гормональные препараты в таблетках и аэрозолях. Казалось, выход найден. Но и здесь болезнь опередила человечество: смертность от астмы продолжала нарастать. Что происходит и по сей день. Только в США за последние несколько десятков лет она выросла более чем в двое. Для исследователей во многих странах непредсказуемость ситуации оказалась тупиковой. Немецкое врачи даже охарактеризовали ее как «вызов, брошенный астмой». Ведь любой удовлетворительно чувствующий себя астматик, принимающий самые эффективные и мощные гормональные препараты, соответствующие всем рекомендациям GINA и, как ему кажется, контролирующий свою астму, не застрахован от внезапной смерти. Однако, если проанализировать известные научные факты, то становится очевидно: проблема внезапной смерти от астмы тесно связана с историей лечения заболевания. Читателю должно быть известно, что первые противоастматические аэрозоли в баллончиках – это не что иное, как производные адреналина, вырабатываемого в организме каждого человека. И начинать лечение астмы более ста лет назад начали именно с него. Использование адреналина для лечения астмы начали уже в начале XX века, практически сразу после его открытия, выделения и синтеза. Он оказался самым эффективным и безопасным из существовавших в то время средств: описаны случаи, когда больным для снятия приступов делали десятки инъекций адреналина в сутки без каких-либо последствий. В то же время на фоне широкого использования адреналина не наблюдалось повышения смертности от астмы, хотя его применение в виде инъекций и вызывало ряд побочных эффектов, таких как выраженное сердцебиение и повышение артериального давления. Именно стремление фармакологов устранить побочные эффекты и определило тактику дальнейших фармакологических исследований. В 30-40-е годы прошлого века появились первые синтетические препараты на основе адреналина с бронхорасширяющим эффектом. И именно с конца 30-40-х годов стали регистрироваться летальные исходы или ухудшение состояния астматиков после введения им адреналина на фоне предшествующих ингаляций его синтетических аналогов. А в середине XX века по западным странам, где уже широко применялись синтетические бронхорасширяющие аэрозоли, прокатилась волна внезапных смертей от астмы, которую списали на недоработку самих лекарств. Однако ситуация не улучшилась и с появлением более продвинутых препаратов, например, Беротека и Сальбутамола. Тогда же возникла теория о том, что у больных астмой вырабатывается недостаточное количество собственного адреналина. Однако исследования показали обратное: содержание адреналина в крови у больных с тяжелым течением астмы превышало норму в 5-10 раз! Миф был развеян. Но никому и в голову не пришло, что именно повышенная концентрация адреналина в крови больных может быть причиной ухудшения их состояния и даже внезапной смерти. И только два десятилетия спустя был установлен следующий научный факт: внезапная смерть от астмы чаще настигает эмоционально неустойчивых людей, то есть именно тех, организм которых реагирует на стрессовые ситуации выбросом большого количества адреналина. А это может означать только одно: фатальный приступ провоцируют не сами синтетические бронхорасширяющие препараты, а их взаимодействие с собственным адреналином в организме больного. И здесь мне хотелось бы привести данные из монографии доктора В.Н. Солопова «Астма. Эволюция болезни», опубликованной еще в 2001 году. В условиях клиники доктор Солопов смоделировал эффект взаимодействия синтетического бронхорасширяющего средства – Беротека с адреналином при их последовательной ингаляции в дыхательные пути астматиков.
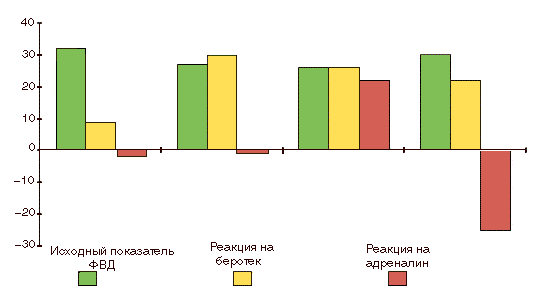
Рис. 7. Реакция бронхиального дерева на Беротек и адреналин: исх ФВД% – исходные показатели функции дыхания; % бер. и % адр. – изменение показателя в % после ингаляции Беротека и адреналина соответственно
Как видно из приведенной диаграммы, у одинаковых на первый взгляд астматиков это взаимодействие было абсолютно противоположным. У одних пациентов оно приводило к положительному результату, у других было нейтральным, а у третьих – парадоксальным: ингаляция адреналина после Беротека вызывала затруднение дыхания, иногда довольно тяжелое. То есть, между вдыхаемыми аэрозолями и собственным адреналином астматика развивается патологический конфликт, который при определенных обстоятельствах может привести к фатальному исходу. К счастью, конфликт между адреналином и его синтетическими производными может реализоваться только в условиях физического и эмоционального перенапряжения, в экстремальных ситуациях и – что очень существенно (!) – при бесконтрольном лечении бронхорасширяющими препаратами. Поэтому больным астмой важно запомнить следующее: если одна-две дозы из ингалятора, содержащего бронхорасширяющее средство короткого действия (Сальбутамол, Беротек), не приносят облегчения или в них увеличивается потребность (более 3-4 вдохов в день), значит болезнь угрожает вашей жизни. С осторожностью нужно относится и к применению препаратов длительного действия (Формотерол, Сальметерол), тем более не стоит выбирать их для самостоятельного лечения. Потому что их бесконтрольное использование может маскировать ухудшение состояния астматиков. Сегодня внезапная смерть от астмы – явление не столь частое. И большинство больных погибает по другой причине – из-за тяжелых нарушений проходимости бронхов, вызванных полной закупоркой их просвета вязкой слизью.
Закупорка бронхов слизью
Об изменениях в дыхательных путях при астме подробно говорилось в начале книги. Читатель наверняка помнит, что на фоне прогрессирования воспалительного процесса развивается хроническая обструкция бронхов вязкой слизью. Воспалительный процесс, повреждая реснички мукоцилиарного аппарата, останавливает движение слизи, и как только в бронхиальном дереве скапливается ее избыток, в дело вступает кашлевой механизм очищения дыхательных путей. У здоровых людей вклад мукоцилиарного механизма очищения дыхательных путей составляет 70-85%, а кашлевого – 15-30%. У больных на кашлевой механизм проходится 65-75%, а мукоцилиарный составляет всего 25-35%. Но даже сильный кашель не всегда справляется с очищением дыхательных путей астматика. А поскольку в условиях болезни слизи образуется больше, и выводиться она не успевает, то дыхательные пути постепенно «затапливаются», как затапливается водой налетевший на риф корабль. Заполняя бронхи, слизь полностью их перекрывает, и человек перестает дышать. В медицинской литературе не единожды описан такой факт: у всех погибших от астмы людей просвет бронхов не спазмирован, а паралитически расширен (от чрезмерной дозы бронхорасширяющих препаратов), но при этом полностью забит слизью. Но даже зная об этом, астматическое сообщество во главе с GINA не предпринимает попыток решить эту проблему. Астматикам с бронхами, закупоренными слизистыми пробками, продолжают назначать рекомендуемую терапию – баллончики с бронхорасширяющими и гормональными препаратами – и снова и снова предлагают пройти тесты на «контроль» астмы и посчитать количество приступов. На самом же деле ситуация, когда вся воспаленная поверхность слизистой бронхов покрыта слизью и уже не реагирует на внешние раздражители, гораздо опаснее той, когда у больного возникают частые приступы. В первом случае люди, уверенные, что «контролируют» свое заболевание, на самом деле умирают от стандартного лечения… Потому что поголовная «стандартизация» не позволяет понять, что происходит в бронхиальном дереве каждого конкретного больного. Раньше врачи в редких случаях применяли сложный, но действенный метод, позволявший сразу очистить легкие от слизи. Под наркозом они вводили больному бронхоскоп и «отмывали» дыхательные пути. И человек, прошедший такую процедуру, на 2-3 года мог забыть о недуге. Но даже несмотря на смертельную опасность подобной манипуляции, неизвестно, что «лучше» – очистка бронхов раз в два года или ежедневный прием гормонов...
Что такое ХОБЛ?
А вот что точно может очень сильно усугубить состояние больного астмой – это курение. Если астмой заболевает курильщик, то у него недуг практически сразу (нередко в течение первых пяти лет) принимает тяжелую форму. Почти наверняка такой больной получит от врача неблагоприятный прогноз. Потому что астма курильщика идет по пути, связанному с закупоркой бронхов слизью, когда стандартное лечение не помогает. И врач только на основании всего двух критериев – курения и неэффективности рекомендуемой терапии – запишет курящего астматика в группу обреченных с диагнозом ХОБЛ. Но ХОБЛ (хроническая обструктивная болезнь легких) развивается, как правило, только у курильщиков «со стажем» через 30-40 лет от начала курения! Ведь именно за такой длительный период в легких под воздействием табачного дыма формируются тяжелые изменения: необратимые нарушения проходимости мелких бронхов, эмфизема и пневмосклероз. Объем легких у таких больных снижается до 35-45% от нормы, а проходимость дыхательных путей не обеспечивает достаточной вентиляции, и человек задыхается от недостатка кислорода. Вы наверняка видели людей с диагнозом ХОБЛ в американских фильмах. Они передвигаются на инвалидных колясках, обвешанные кислородными баллонами. Вылечить их уже нельзя, можно только продлить жизнь. У нас такие больные умирают, поэтому-то российские курильщики не подозревают об опасности. Болезнь у курильщика усугубляется тем, что вся слизистая дыхательных путей «выжигается», как трава на газоне, и становится проницаемой для всех вредных веществ, которые попадают на ее поверхность с вдыхаемым воздухом. Ведь дым в легких курильщика достигает температуры 150 градусов и повреждает клетки слизистой оболочки бронхов на площади 5-10 кв. метров. Вспомните, как страдают люди при ожогах кожи (а это всего 1-2 кв. метра): развивается интоксикация, отказывают почки. А у курильщика эта трагедия разыгрывается на площади, в пять раз превышающей площадь тела! Слизистая бронхов, конечно, не так обожжена, как кожа при пожаре, но этот выжженный эпителий уже никогда не вернется к первоначальному состоянию. К тому же пострадавшая слизистая плохо реагирует на многие препараты, которые можно было бы использовать для лечения. И если даже человек вовремя распрощался с этой пагубной привычкой, то организму потребуется не менее 10-15 лет, чтобы частично устранить последствия курения. Хотя, по правде говоря, курильщик может и не дожить до ХОБЛ. Ведь всем известно, что 99% больных раком легкого – курильщики! Кстати, мне приходилось сталкиваться с курящими астматиками, которых не удавалось убедить расстаться с сигаретой. Они утверждали, что курение облегчает их состояние. Объясняется такое парадоксальное заявление просто: никотин, попадая в организм астматика, приводит к значительному выбросу в кровь адреналина. А он, как вы уже знаете, снимает спазм и отек бронхов, облегчая дыхание и откашливание мокроты. Считается, что ХОБЛ может возникнуть и у некурящего человека на фоне длительного хронического легочного заболевания, например, хронического бронхита, бронхиальной астмы и т.д. Это возможно, но только с оговоркой: ХОБЛ, как исход бронхиальной астмы, разовьется только в случае неправильного или заведомо неэффективного лечения в результате некомпетентности врача и только через несколько десятилетий. Поэтому, если врач ставит диагноз ХОБЛ человеку, который никогда не курил и болеет астмой 5-10 лет, не верьте ему, а лучше – поищите себе другого специалиста!